Colectomie : résection du colon
Qu’est-ce qu’une colectomie ?
La colectomie est une intervention chirurgicale qui consiste à enlever une partie, voire plus rarement la totalité, du colon (le gros intestin).
Selon la situation, elle peut considérer le colon droit (colectomie droite), le colon transverse (colectomie transverse), le colon gauche ou colon sigmoïde (colectomie gauche).
Dans la majorité des cas, la continuité intestinale est rétablie au cours de la même intervention par la réalisation d’une suture intestinale (appelée anastomose).
Prendre rendez-vous
Consultation Nouvelle Clinique Bordeaux Tondu
05 56 92 83 82
Consultation Clinique Saint-Anne
05 57 98 03 03
Consultation Clinique Tivoli-Ducos
05 47 50 12 12
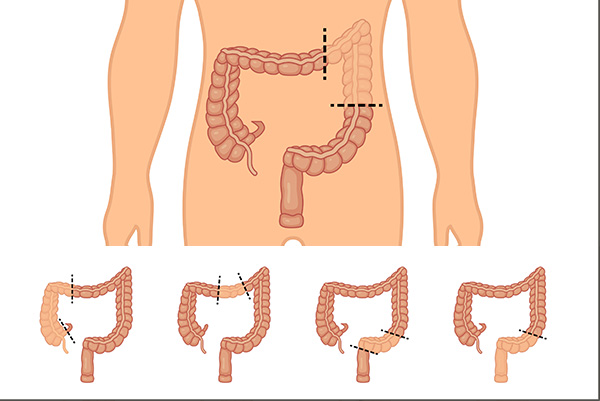
Dans quel cas réalise-t-on cette intervention ?
Plusieurs pathologies peuvent amener à réaliser une colectomie :
- La présence d’un cancer du colon
- La présence d’un polype du colon, lorsqu’il n’est pas possible d’enlever ce polype par coloscopie
- Les complications des diverticules du colon, plus fréquemment au niveau du colon sigmoïde
- Les maladies inflammatoires chroniques de l’intestin (ou MICI) : maladie de Crohn, rectocolite hémorragique.
Comment ça se passe à la clinique ?
A votre arrivée à l’hôpital, vous allez être pris en charge dans l’unité de chirurgie digestive.
L’ensemble de l’équipe, chirurgiens, infirmières et aides-soignantes, anesthésistes, personnel de salle d’opération, a une grande expérience de ce type d’intervention. Ils mettront tout leur savoir-faire et leur expérience à votre service pour que l’intervention et ses suites se déroulent dans les meilleures conditions.
Comment se déroule l’intervention ?
La colectomie se déroule toujours sous anesthésie générale.
Le plus souvent, elle sera réalisée par cœlioscopie, c’est-à-dire à l’aide d’une caméra et d’instruments introduits par de petits orifices dans la paroi de l’abdomen.
Lorsque ce n’est pas possible, il faut procéder à une laparotomie : ouverture plus étendue de l’abdomen pour faire l’intervention « à ciel ouvert ».
Même en cœlioscopie, une petite incision est toujours nécessaire pour extraire le colon et réaliser la suture digestive : soit juste au-dessus du pubis (comme pour une césarienne), soit autour du nombril.
Selon le type de colectomie et selon chaque cas particulier, l’intervention peut durer entre 1h30 et 3h00.
Lorsqu’on réalise la colectomie pour une tumeur du colon, on réaliser aussi un curage ganglionnaire, c’est-à-dire l’ablation de tous les ganglions qui se situent le long des artères et veines de la portion de colon concernée.
Comment se déroulent les suites de l’intervention ?
Après l’intervention, vous serez pris en charge dans un objectif de réhabilitation améliorée après chirurgie (RAAC). C’est-à-dire que tout sera mis en œuvre pour que vous retrouviez le plus rapidement la même autonomie qu’avant l’intervention.
En pratique cela veut dire que dès que cela sera possible, vous serez mobilisé pour aller au fauteuil et marcher, et que la reprise de l’alimentation se fera dès le lendemain voire, le soir même de l’intervention, s’il n’y a pas de nausées.
Après l’intervention, vous pourrez aller aux soins intensifs pour une durée de 24h, ou plus si les circonstances l’exigent.
Vous serez hospitalisée pour une durée de temps variable entre 2 et 7 jours selon le type de colectomie et les suites opératoires.
En post-opératoire, vous aurez des traitements antalgiques intra-veineux qui seront rapidement donnés par la bouche, et des injections d’anti-coagulants pour éviter la survenue de phlébite.
On surveillera régulièrement différents paramètres (tension artérielle, fréquence cardiaque, température) pour s’assurer que tout va bien. Des prises de sang seront également réalisées.
Une attention particulière sera portée sur la reprise du transit intestinal, c’est-à-dire la reprise des gaz et des selles, et la possibilité de se ré-alimenter sans difficulté.
Dès que le chirurgien le jugera possible, vous pourrez regagner votre domicile. Une consultation post-opératoire rapide dans les jours suivant votre sortie permettra de s’assurer que tout se déroule bien à la maison.
Vous mettrez plusieurs semaines avant de retrouver vos aptitudes physiques et votre niveau d’activité habituelle, ce qui est absolument normal.
Comment se préparer à l’intervention ?
Il est indispensable de se préparer à l’intervention afin de prévenir d’éventuellement complications et optimiser la qualité de la récupération.
En cas de colectomie pour tumeur, une préparation nutritionnelle par Oral Impact est nécessaire au cours des 8 jours précédant votre hospitalisation. Ce médicament hyper calorique (3 briques par jour) permet d’une part de vous faire prendre un peu de poids si vous en avez perdu avant l’intervention. En outre, sa composition est telle qu’elle stimule vos capacités de défense contre l’infection et contribue par là à améliorer le processus de cicatrisation.
La préparation à l’intervention doit s’accompagner d’un arrêt total du tabac, ce qui a deux effets : d’une part améliorer les conditions de cicatrisation qui sont constamment altérées par le tabac, d’autre part réduire les sécrétions bronchiques et pulmonaires. Nous vous conseillons de vous faire aider par votre médecin traitant ou tabac info service
Comme à l’aube d’un événement sportif, une préparation générale par une heure minimum de marche à pied chaque jour ou l’équivalent est indispensable pour arriver en bonne condition à l’intervention et permet également de garder le moral. Ceci doit bien sûr se faire de façon progressive.
Quels sont les risques de l’intervention ?
Les risques de l’intervention sont rares, mais il est important de bien les comprendre avant l’intervention. Ils seront expliqués par votre chirurgien au moment de la consultation pré-opératoire
Dans le cas d’une colectomie, les risques principaux sont :
L’iléus réflexe : c’est un blocage temporaire du transit intestinal secondaire à l’intervention. Il se manifeste par des nausées, vomissements, et un ballonnement abdominal. Cette complication est toujours temporaire, et le transit intestinal finit toujours par se refaire.
La fistule de l’anastomose, ou « fuite ». Celle-ci peut se manifester de différentes façons, notamment par des douleurs abdominales et de la fièvre. En cas de doute, on pourra être amené à réaliser un scanner. Cette complication peut être traitée de plusieurs façons selon sa gravité, et nécessiter s’il le faut une réintervention.
Les rectorragies ou saignements dans les selles : il peut arriver qu’il y ait un saignement au niveau de la suture, et qui va s’évacuer dans les selles. Ce n’est pas inquiétant, ni grave. Cette situation s’arrête toute seule dans la très grande majorité des cas. Dans de rares cas, il peut être nécessaire de réaliser une transfusion sanguine.
Les autres complications, hémorragie, phlébite, etc. ne sont pas spécifiques à ces interventions et peuvent survenir dans de rares cas ; le plus souvent dans les premiers jours postopératoires ou au cours de l’hospitalisation pendant laquelle vous serez vous surveillance attentive.
Les bas de contentions qui vous ont été prescrits, et des injections d’anti-coagulants, sont là pour limiter le risque de phlébite.
L’ensemble de l’équipe chirurgicale, médicale et paramédicale est à votre disposition si vous avez des questions ou rencontrez des problèmes au cours de votre hospitalisation. Un numéro de téléphone avec une personne compétente joignable 24h/24h vous est remis à votre départ du service en cas de problème ou interrogation.
Votre médecin traitant ainsi que tous les spécialistes qui vous prennent en charge recevront le compte rendu de l’hospitalisation après votre départ du service.
Quelles sont les conséquences de l’intervention à long terme ?
Pendant le premier mois, le transit risque d’être « capricieux » avec des diarrhées, et parfois de la constipation. Dans un premier temps, un régime pauvre en résidus permettra de réduire d’éventuelles diarrhées, et si nécessaire, des traitement ralentisseurs du transit peuvent vous être prescrits. Ensuite, vous pourrez progressivement élargir votre régime alimentaire pour retrouver une alimentation « normale ».
A long terme, le transit peut-être différent d’avant l’intervention : plus accéléré, ou parfois plus ralenti, selon chaque cas particulier. Il y a rarement besoin de conserver un traitement ralentisseur du transit pendant longtemps. Il n’y a pas de douleurs à distance de l’intervention.

